Traumatismo encefalo craneano

Epidemiología
El trauma es una patología cuya incidencia aumenta diariamente especialmente por el incremento en los accidentes del tránsito. Se señalan tasas de 180 a 400 x 100.000 habitantes hospitalizados anualmente por TEC, con una mortalidad de un 10%. Un 75% se presenta con un politraumatismo y de los fallecidos por trauma, un 50% fallece por el TEC. Hasta los 10 años, su incidencia es baja, para aumentar en la adolescencia y adulto joven, especialmente en los varones, que son la población más afectada. Habitualmente se trata de un hombre joven, bajo los efectos del alcohol que se ve envuelto en un accidente en la vía pública. En las décadas que siguen su frecuencia decae y vuelve a aumentar en los ancianos.
Los TEC más graves son provocados por los accidentes del tránsito, seguido por las caídas de altura, los asaltos y las causas deportivas o recreativas. Desde un cuarto a la mitad de los traumatizados se encuentra bajo influencia del alcohol según algunas series. Habitualmente el paciente con un TEC grave no es atendido inicialmente por un especialista, de ahí el rol fundamental del médico que asiste a los traumatizados y toma parte en su reanimación.
Fisiopatología
Entender los cambios dinámicos que ocurren en el cerebro después del trauma ha sido fundamental en el manejo de emergencia de estos pacientes. El daño cerebral primario es el compromiso funcional o fisico del tejido cerebral que resulta de las fuerzas mecánicas aplicadas al cráneo y al cerebro en fracciones de segundo. Se incluyen aquí también las lesiones del cuero cabelludo y las fracturas. El daño cerebral secundario se produce por factores posteriores, tanto de origen intracraneal como extracraneal.(Tabla I)
La fuerza externa puede significar un simple contacto con la cabeza o bien puede provocar movimientos de aceleración, desaceleración y rotación, aún sin existir un impacto directo con la cabeza. Estas fuerzas iniciales son contrarrestadas por otras fuerzas reactivas dentro del cerebro. El daño tisular resultante de los gradientes de presión creados y de las fuerzas de tracción-torsión se produce en tres distintos niveles: a.- La superficie cerebral desarrolla contusiones corticales. b.- El daño axonal difuso ocurre en la sustancia blanca y c.- mas profundamente se produce daño de los ganglios básales y de los axones del tronco cerebral. También los vasos sanguíneos son muy susceptibles al daño estructural inicial, produciendo micro y macrohemorragias.
El daño inicial primario del cerebro puede ser de tipo en focal (contusiones, hematomas intracraneanos) o bien de tipo difuso. Sin embargo, después de estudios microscópicos se ha comprobado que la asociación de ambos tipos de lesiones es más frecuente que lo previsto. Por otra parte la Resonancia Magnética Nuclear muestra que la mitad de los TEC severos presentan daño axonal difuso, con o sin daño focal. Por ello puede asumirse que todo paciente con compromiso de conciencia post TEC, tiene algún grado de daño axonal y que el compromiso focal puede estar superimpuesto.
Además, la respuesta dinámica y compleja al daño cerebral primario, involucra alteraciones del flujo sanguíneo cerebral(FSC), ruptura de la barrera hematoencefálica, edema cerebral y los efectos deletéreos por la liberación de una cascada de neurotransmisores y mediadores neuroquímicos, acentuando el daño y la muerte de neuronas.
|
Tabla 1: Causas del daño cerebral secundario
|
|
| Intracraneales | Extracraneales |
| Hematomas | Hipoxia |
| Edema cerebral | Hipercapnia |
| Aumento de la PIC | Hipotensión arterial |
| Vasoespasmo | Hipocapnia severa |
| Infección | Fiebre |
| Crisis convulsivas | Anemia |
| Hidrocefalia | Hiponatremia |
Respuesta fisiológica precoz al trauma
Aunque no se han precisado muy bien las complejas interacciones que contribuyen al daño cerebral traumático, los efectos fisiológicos nocivos en el período precoz se deben a la disfunción neuronal aguda y a los trastornos hemodinámicos que afectan el FSC. Se acepta que el compromiso inmediato de la conciencia se debe al daño axonal extendido, resultando en una desconexión de las áreas corticales entre sí y de éstas con los centros subcorticales. El compromiso de conciencia posterior, se explica por los trastornos secundarios tales como la hipoxemia, el shock, la elevación de la presión intracraneana y los hematomas en crecimiento.
El FSC está en íntima relación con la presión de perfusión cerebral (PPC). La PPC depende de la diferencia entre la presión arterial media y la presión intracraneana. Mientras la PPC se mantenga en cifras de 70 mmHg, el FSC se conserva. La autorregulación falla cuando la PAM cae por debajo de 50 mmHg., llevando a una isquemia cerebral. En los pacientes con TEC se considera mandatorio mantener una presión sistólica mayor de 90 mmHg. De ello se desprende que la asociación del shock en un paciente con TEC grave aumenta la morbimortalidad, muchas veces hasta duplicarla. El FSC también está influenciado por muchos otros factores. Algunos de ellos lo aumentan: hipercapnia, hipoxemia, la fiebre, las convulsiones, porque aumentan el metabolismo cerebral. Otros factores lo reducen: la hipocapnia secundaria a la hiperventilación es una poderosa herramienta terapéutica pero con limitaciones dado que puede producirse una vasoconstricción severa que lleve a la isquemia.. El FSC puede elevarse después del trauma, por una autorregulación defectuosa, resultando en una perfusión lujuriosa.
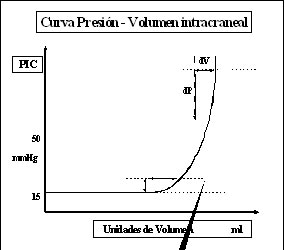
Cuando uno de los compartimentos intracraneales aumenta su volumen, o bien se produce una masa extra (hematoma, edema o un tumor) lo hace a expensa de los otros (doctrina de Monro-Kellie). Así, el LCR es desplazado hacia el canal espinal, produciéndose el colapso de las cisternas de la base y de los ventrículos. También el sistema venoso superficial se colapsa. Estos factores compensatorios permiten mantener la PIC en rangos normales. Una vez que alcanzan su límite se producen alzas exponenciales de la presión intracraneal (gráfico N° 1).Es decir a menores aumentos del volumen adicional, se producen mayores incrementos de la PIC.
Cuando se llega al extremo derecho de la curva se producen desplazamientos del cerebro a través de los compartimentos intracraneales, produciéndose las hernias cerebrales, las que se traducen en signos clínicos y que representan riesgo vital. Si por cualquiera de las causas mencionadas anteriormente el FSC se incrementa en estas condiciones, por sí solo produce una descompensación y llevar a una herniación cerebral. El mismo efecto puede llegar a producirlo una maniobra de valsalva, que incrementa la PIC por aumento de la presión venosa y dificultad del retorno venoso por las venas yugulares.
Por otra parte, cuando se eleva la PIC a valores de riesgo ( > de 25-30 mmHg por mas de 5 min.), se produce una respuesta, con elevación de la presión arterial, y trastornos del patrón respiratorio y del pulso (bradicardia), lo que se denomina la tríada de Cushing y que suele preceder a los signos ominosos de la herniación. Si el proceso sigue su curso se llega al enclavamiento de las amígdalas cerebelosas en el agujero occipital, con compresión del bulbo y paro respiratorio.
CLASIFICACION DEL TEC
Clasificación clínica
La mejor manera de clasificar la severidad de un TEC es según el puntaje de la Escala de Coma de Glasgow (Tabla N°2), obtenido en la etapa prehospitalaria como en la sala de emergencias. Provee una estimación de la disfunción cerebral, tiene poca variabilidad interpersonal y posee un buen valor pronóstico. Según el puntaje alcanzado, obtenido después de la reanimación, se clasifican en tres categorías: leve, mediano y grave. (Tabla N° 3). Aunque ningún puntaje aislado define el estado de coma, la mayoría de los pacientes con un puntaje de 8 o menos se considera en coma. Debe recordarse que para calcular el puntaje, se usa la mejor respuesta motora de uno de los hemicuerpos, aunque es bueno registrar ambas respuestas.
|
Tabla 2: Escala de coma de Glasgow
|
||
| Espontánea (4) | Orientado (5) | Obedece órdenes (6) |
| Al estímulo verbal (3) | Confuso (4) | Localiza el dolor (5) |
| Al dolor (2) | Inapropiado (3) | Se aleja del estímulo (4) |
| Sin respuesta (1) | Incomprensible (2) | Decorticación (3) |
| Descerebración (2) | ||
| Sin respuesta (1) | ||
| Menor puntaje posible: 3 | Mayor puntaje : 15 | |
Es necesario repetir que el puntaje de la Escala de Glasgow que se considera para efectos de categorizar el TEC y para su pronóstico, se refiere al que se obtiene después de la reanimación.
|
Tabla 3: Clasificación de la severidad del TEC
|
|
| Puntaje de la Escala de Glasgow | Gravedad |
| 14 a 15 | Leve |
| 9 a 13 | Mediana |
| 9 a 13 | Grave |
El TEC grave se asocia con alrededor de un 40-47 % de muerte y/o estado vegetativo. Dentro de los pacientes considerados como leves, hay hasta un 5% de enfermos que van a desarrollar lesiones quirúrgicas, lo que significa que deben ser observados o controlados por a lo menos 72 hrs.
Clasificación anatomo-clínica
En términos patológicos, las lesiones intracraneales se clasifican en daño focal o daño difuso, y con o sin fracturas.
Daños focales
a.-Hematoma extradural: La hemorragia se localiza entre la tabla interna del cráneo y la meninge, en el espacio extradural. Su origen más frecuente es por la ruptura de una arteria meníngea relacionada con una fractura. La presentación clásica es del paciente que después de un trauma, de diversa intensidad, se recupera del compromiso inicial y luego de un lapso de duración variable, habitualmente horas, pierde la conciencia y cae en coma con un síndrome de herniación transtentorial, Si no es intervenido oportunamente, su curso es rápidamente fatal. Por el contrario, tiene buen pronóstico si se opera oportunamente.
b.-Hematoma subdural. Es de mayor morbi-mortalidad que el extradural, porque se asocia a daño cortical. Se origina por la ruptura de venas cortico-meníngeas. Tiende a extenderse por la mayor parte de la convexidad. También su pronóstico mejora con la cirugía precoz.
c.-Hemorragia subaracnoidea: Puede presentarse en forma aislada. Asociada a otras lesiones, ensombrece el pronóstico y en el último tiempo se ha precisado mejor su importancia y su manejo específico.
d.-Contusión cerebral. Las áreas mas frecuentemente afectadas son aquellas en directa relación con fosa media y fosa anterior (lóbulos temporales y frontales). Son de grado variable y pueden producirse por impacto directo o por contragolpe. Su cuadro clínico es diverso, dependiendo de la severidad de la contusión y de su localización. Pueden evolucionar hacia un hematoma intracerebral.
Daño difuso
El daño axonal difuso puede ser de grado variable. Se localiza en la sustancia blanca subcortical, en el cuerpo calloso y en el mesencéfalo. Explica el coma inicial con compromiso del tronco que se presenta en los casos mas graves y frecuentes de ver en los traumas de alta velocidad. No necesariamente se presentan con aumento de la PIC y a menudo tienen gran disfunción autonómica, con hipertensión arterial, sudoración y fiebre.
La expresión más leve del daño difuso se presenta como una conmoción cerebral, en que la pérdida de conciencia es transitoria, con recuperación ad-integrum, sin un sustrato anatomo-patológico ni neuro-radiológico.
Fracturas craneales
Las fracturas pueden producirse en la base del cráneo o en la calota. Pueden ser lineales o conminutas, con o sin hundimiento. Si establecen comunicación de la duramadre con el medio externo, el TEC es abierto. Al presentarse, aumentan considerablemente el riesgo de hematoma intracraneal, en relación al paciente que no la tiene. Como principio general, las fracturas con hundimiento mayor que el grosor de la calota, requieren reparación quirúrgica, especialmente si están asociadas con una herida del cuero cabelludo.
Las fracturas de la base se pueden asociar con pérdida de LCR, ya sea otorraquia o rinorraquia. También pueden presentar lesiones de los pares craneales : parálisis facial, pérdida del olfato (anosmia) o bien compromiso visual. Los signos de fractura de la base ,como la equimosis periorbitaria (“ojos de mapache”) en las fracturas frontobasales y la equimosis retroauricular ( signo de Battle),en las fracturas del peñasco, son índices muy sensibles y obligan a descartarlas. También el hemotímpano es un signo fuertemente sugerente de fractura de peñasco.
EVALUACION DEL PACIENTE CON TEC.
Los antecedentes del mecanismo del trauma son muy importantes y deben obtenerse a partir del propio paciente o de los testigos, como por ejemplo la altura de la caída o el objeto con que se produjo el impacto. Ojalá obtener una descripción del sitio del accidente y otros detalles, como los daños del vehículo en el caso de accidentes del tránsito.
La evaluación de un paciente traumatizado dependerá de la existencia o no del compromiso de otros órganos y si estos amenazan o no la vida . De esta manera estará sujeta a los lineamientos generales del ABC, donde primero se evalúan y tratan aquellas lesiones que amenazan la vía aérea, enseguida los problemas de la ventilación pulmonar y posteriormente los problemas circulatorios. Una vez estabilizado el enfermo es susceptible de continuar con su evaluación primaria y luego la secundaria. En esta etapa el examen cuidadoso del cráneo y cara debe dirigirse a buscar signos externos de trauma e incluye la otoscopía y el fondo de ojo. La evaluación neurológica comprende, además de la Escala de Coma de Glasgow, el examen de las pupilas y la presencia o no de parálisis o asimetrías del movimiento de las extremidades.
Cuando se presenta una midriasis unilateral, mas sinergias de descerebración o bien una hemiparesia contralaterales, en un paciente en coma, se habla de una hernia uncal o transtentorial. Es un signo de compresión del tronco cerebral y habitualmente se acompaña de cambios en el patrón respiratorio (Cheyne-Stokes o hiperventilación neurogénica central).
Métodos de diagnóstico
La tomografía computada de cerebro es el método de elección en un paciente con TEC. Es preferible efectuarla dentro de los primeros 30 minutos en los casos graves. El paciente debe ir a la sala de rayos una vez que esté estabilizado .Si el paciente está agitado, muchas veces es necesario sedarlo, lo que significa asegurar la vía aérea. Es preferible efectuar la TC en el hospital donde se dará el tratamiento definitivo, por lo tanto este procedimiento no debe retrasar el traslado del paciente a un sitio de mayores recursos.
La Rx. Simple cráneo muchas veces no es necesaria en el paciente grave. Los signos clínicos ayudan a sospechar la presencia de una fractura y la TC con ventana ósea permite en la mayoría de los casos comprobar el diagnóstico. También las partes blandas que rodean la calota dan cuenta de signos de la contusión, como la existencia de hematomas subgaleales.
Los signos importantes en una TC son la presencia de hemorragias o hematomas intracraneales, las imágenes de contusión ,la desviación de las estructuras de la línea media (septum pellucidum) por efecto de masa, y el colapso de las cisternas de la base y del sistema ventricular, por el mismo efecto de masa o por la presencia de edema cerebral. Si existe un desplazamiento mayor de 5 mm de la línea media es un signo habitual de indicación quirúrgica de un hematoma.
La angiografía cerebral sólo se indica cuando se sospecha una lesión de grandes vasos en la base del cráneo por una fractura, o una disección traumática de la carótida en el cuello.
MANEJO INICIAL
1. Traumatismo encéfalo-craneano leve: Glasgow 14-15.
La mayor parte de los pacientes que consultan con un TEC se incluyen en esta categoría (aprox. 80 %). Habitualmente tienen una historia de una pérdida breve de la conciencia y suelen tener amnesia del episodio. Puede confundirse con ingesta de alcohol o bien de drogas. Al momento del examen están despiertos y orientados. Sin embargo , como ya se dijo , hasta un 5 % de estos pacientes presentan lesiones de tipo quirúrgico. Deben hospitalizarse aquellos pacientes que cumplan ciertos criterios , para su observación por lo menos unas 24 hrs.(Tabla N° 4). En todos estos pacientes con una pérdida prolongada de conciencia o bien aquellos con compromiso progresivo de la conciencia debe efectuarse una TC. La Rx simple se indica en el casos de heridas penetrantes o bien cuando no se disponga de TC inmediata. En la Rx deben buscarse fracturas lineales o hundidas, niveles hidroaéreos de los senos perinasales, aire intracraneano, fracturas del macizo facial y cuerpos extraños. La Rx de columna cervical se solicita en caso que el paciente refiera dolor cervical o bien por el tipo de mecanismo traumático.
|
Tabla 4: ¿Cuándo hospitalizar un paciente con TEC leve?
|
| 1. Insconciencia de mas de 10 minutos |
| 2. Amnesia lacunar |
| 3. Deterioro del nivel de conciencia. |
| 4. Examen neurológico anormal. |
| 5. Cefalea |
| 6. Fractura craneal |
| 7. TC anormal |
| 8. Pérdida de LCR por oído o nariz |
| 9. Ingesta de alcohol o drogas |
| 10. Lesiones asociadas importantes |
| 11. Observación no confiable en su casa. |
2. Traumatismo Encéfalo Craneano Moderado: Glasgow 9 – 13.
Cerca de un 10 % de los TEC están en esta categoría. Se encuentran confusos y somnolientos, aunque pueden obedecer órdenes. Ya que de un 10 a 20 % de estos pacientes cae en coma, es necesario tomar los resguardos necesarios tanto de la vía aérea como del potencial compromiso sistémico. A todos ellos debe efectuarse una TC e ingresar para observación. Si el paciente evoluciona favorablemente y la TC es normal, el paciente es dado de alta. Si el paciente se deteriora, por ejemplo bajar en dos puntos su puntaje de Glasgow, debe repetirse la TC. Si es así, este caso debe manejarse como los pacientes con TEC grave.
3. Traumatismo Encéfalo Craneano Grave: Glasgow 3 – 8.
Estos pacientes están en coma y no obedecen órdenes aun después de la reanimación cardiopulmonar. Aunque se incluyen aquí variadas lesiones cerebrales, es claro que están en riesgo de una gran morbimortalidad y por tanto un diagnóstico y manejo precoz es muy importante. En ellos la asociación de hipotensión arterial e hipoxia, duplica la morbimortalidad. De ello se desprende el rol fundamental del médico que inicialmente asiste a estos pacientes ,ya que una precoz estabilización respiratoria y de la circulación marca la diferencia entre un pronóstico malo y uno mas aceptable.
En primer lugar debe asegurarse la vía aérea, generalmente con una intubación precoz. Enseguida, la ventilación debe ser cuidadosa, ya que se ha comprobado que la hiperventilación puede provocar lesiones isquémicas por hipocapnia excesiva, especialmente en las primeras 24 hrs. Se preconiza la normocapnia (30 – 35 de PaCO2).
Si estos pacientes presentan hipotensión arterial debe buscarse sitios de sangramientos, especialmente los ocultos. Hay que evitar el uso excesivo de líquidos en la reanimación y administrar soluciones isotónicas (Ringer lactato). Una vez estabilizados, se llevan a la sala de Rx para una TC simple, sin contraste.
El Manitol , en soluciones al 20%, y en dosis de 0.5-1 gr/kg se administra en bolos cuando existan signos de hipertensión endocraneana, por ej. un paciente en comprometido de conciencia que desarrolla una hemiparesia y anisocoria. También es de utilidad en estos casos el uso de furosemida, en dosis de 0.3-0.5 mg/kg.
El uso de anticonvulsivantes (fenitoína o fenobarbital) se recomienda durante la primera semana, ya que reduce la incidencia de crisis convulsivas en este período, especialmente en aquellos enfermos con contusión cerebral hemorrágica y en las fracturas con hundimiento.
En todos estos pacientes debe descartarse las fracturas o luxaciones cervicales.
Las heridas del cuero cabelludo habitualmente no provocan grandes pérdidas sanguíneas, a excepción de los niños. Si el paciente va al pabellón, deben comprimirse con un apósito. Eventualmente hay que cohibir algún vaso sangrante, rama de la arteria temporal superficial. Si el paciente está en buenas condiciones , la sutura de la herida puede hacerse en box de urgencia, teniendo cuidado de un buen aseo y debridamiento de tejido dañado.
Si el paciente es atendido en un lugar que no cuenta con especialistas, las condiciones de traslado deben ser rigurosas, teniendo presente que el paciente debe estar estable , desde el punto de vista respiratorio y circulatorio, además de la inmovilización adecuada.
FACTORES PRONOSTICO
La edad es considerada como un factor importante en el pronóstico alejado. Por razones obvias, el adulto mayor tolera muy mal una lesión cerebral y su capacidad de recuperación es inferior a la de un joven o niño. Estos últimos tienden a desarrollar lesiones difusas ,mientras que los adultos presentan mas lesiones focales.
La presencia de signos focales o de anisocoria, que apuntan a una lesión que ocupa espacio con amenaza del tronco cerebral, influyen negativamente en el pronóstico. Si el paciente desarrolla una hipertensión endocraneana, en cifras de mas de 20 mmHg y aún mayores, en forma sostenida, se relaciona con una evolución adversa. Lo mismo si existen lesiones sistémicas asociadas, como ya se ha descrito.
Desde el punto de vista de la tomografia computada de cerebro se describen varios signos de mal pronóstico,a saber : 1.hematomas o lesiones expansivas, 2. Desplazamiento mayor de 3 mm de la línea media, 3. Borramiento de las cisternas de la base y 4. Hemorragia subaracnoidea asociada.
BASES DEL MANEJO NEUROQUIRURGICO DEL TEC GRAVE
Monitoreo
Adjunto al tratamiento que se adopte en los TEC, es fundamental la vigilancia y medición de funciones del paciente. La monitorización básica, que es común a todo enfermo traumatizado ,incluye ECG, oximetría de pulso, presión arterial, PH y gases y la diuresis. Es muy importante la medición de la PIC, ya que ayuda a la detección precoz de lesiones expansivas, limita el uso indiscriminado y empírico de terapias potencialmente dañinas y permite reducir la hipertensión endocraneana mediante el aumento de la presión de perfusión cerebral y el drenaje de LCR. Además ha permitido determinar y mejorar el pronóstico de estos enfermos. Por otra parte se están desarrollando experiencias con la estimación de la oxigenación cerebral a través de la medición de la saturación de O2 en el golfo de la vena yugular y con la medición del FSC mediante diversos métodos (Doppler transcraneal).
Pautas y Prioridades
El comité de trauma del Colegio Americano de Neurocirujanos efectuó un análisis crítico de la Literatura sobre el manejo del TEC, que dió sus frutos en 1995. Esto ha permitido establecer normas, pautas y opciones de acuerdo al valor estadístico de los trabajos revisados, de acuerdo a la tendencia actual de la medicina basada en la evidencia. Este estudio, que no excluye las experiencias personales ni grandes series clínicas, ha permitido establecer algunas pautas. En primer lugar sugiere un sistema de atención organizado para la atención del paciente con TEC, punto que se detallará mas adelante. Enseguida concuerda en que la reanimación inicial es primordial, acompañada de la mantención de la PA y la PaO2. Después establece la necesidad del monitoreo de la PIC y las indicaciones del uso de la hiperventilación y el Manitol,. Indica el lugar que tienen el uso de los barbitúricos en el TEC y excluye la utilidad de los esteroides actualmente usados. También determina el uso de los anticonvulsivantes y la necesidad de una nutrición precoz en estos pacientes.
Así también ,ha delineado las prioridades en el tratamiento del TEC grave, a saber :
1.- Reanimación fisiológica rápida.
2.-Evitar la hipoxemia : PaO2 > 60 mmHg y la hipotensión : PA sist. > 90 mmHg.
3.-Tratamiento de la Hipertensión endocraneal según los signos clínicos ,incluso antes de efectuar TC.
4.-Monitoreo de la PIC.
5.-No usar Hiperventilación ni Manitol en ausencia de signos clínicos de Hipertensión Endocraneal.
6.-Uso oportuno de la sedación y el bloqueo neuromuscular.
7.-Cirugía precoz de los hematomas.
Sistema de atención del TEC grave y el traumatizado
En caso de TEC grave o moderado, se recomienda lo siguiente :
1.-Cirujano de trauma permanente.
2.-Neurocirujano de llamada disponible.
3.-Pabellón de operaciones habilitado y disponible.
4.-Unidad de cuidados intensivos y laboratorio adecuado.
5.- Tomografía computada las 24 hrs
En las áreas alejadas de los centros urbanos, se recomienda que el médico debe estar entrenado en 1.-Evaluación neurológica, 2.-Cuidados inmediatos del TEC y 3.-Técnicas quirúrgicas de rescate vital
Bibliografía
1.-American Association of Neurological Surgeons. Guidelines for the management of Severe Head Injury. 1995.
2.-Advanced Trauma Life Support for Doctors. American College of Surgeons . Committee on Trauma . Instructor Course Manual .Head Trauma .Chapter 6. 1997
3.-Neurosurgery Clinics of North America. Management of Head Injury. April 1991.
4.-Youmans . Head Trauma .Neurological Surgery.4th Edition. Volume 3. 1996